Как осуществляется маммография?
С течением времени в организме женщины происходят различные физиологические изменения, и риск развития онкологических заболеваний заметно возрастает. Регулярное обследование позволяет выявить заболевание на начальных стадиях, поэтому всем женщинам старше 40 лет рекомендуется проходить маммографию не реже одного раза в год. Обычно направление на это обследование выдается врачом-гинекологом, маммологом или терапевтом.
Необходимо провести маммографию, если у женщины наблюдаются следующие признаки:
- болевые ощущения в области груди;
- грубые участки кожи груди;
- при пальпации обнаруживаются уплотнения или узлы;
- изменения в форме или симметрии молочных желез;
- увеличение лимфатических узлов в близлежащих областях;
- наличие симптомов гормонального сбоя;
- планируется операция на груди;
- необходимо контролировать процесс реабилитации после лечения.
Процесс обследования осуществляется с помощью рентгенографии, что позволяет выявлять как доброкачественные, так и злокачественные образования на самых ранних стадиях. Своевременная диагностика и лечение значительно повышают шансы на полное выздоровление.
Подготовка к процедуре
При посещении маммографического кабинета важно внимательно подойти к выбору одежды, чтобы избежать дискомфорта во время обследования.
- Перед началом процедуры необходимо раздеться до пояса;
- Стоит избежать украшений, таких как цепочки и подвески, на теле;
- Желательно убрать волосы с лица или собрать их в хвост;
- Для защиты внутренних органов от воздействия рентгеновского излучения живот женщины прикрывается специальным свинцовым фартуком;
- Каждая грудь по очереди помещается между специальными пластинами аппарата на несколько секунд для получения снимка;
- Процедура для каждой груди осуществляется отдельно, в некоторых случаях по указанию врача — в различных проекциях;
- После получения снимка грудь освобождается, и пациентка может одеться.
Некоторые женщины могут испытывать опасения по поводу неприятных или болезненных ощущений, возникающих во время сжатия груди в аппарате. Важно отметить, что давление не слишком сильное, и весь процесс занимает всего несколько секунд.

Типы исследования и используемое оборудование
Рентгенологическое обследование выделяется высокой точностью и информативностью. Полученные результаты маммографии молочных желез имеют ключевое значение для диагностики различных патологий.
Комплекс оборудования, используемого для проведения маммографии, включает:
- маммограф;
- рабочую станцию для лаборанта;
- цифровой детектор;
- принтер для распечатки снимков;
- рабочую станцию для врача.
Современные устройства постоянно улучшаются: новое оборудование может обнаруживать рак молочной железы на самых ранних этапах формирования опухоли. Врачи способны выявить до 96% патологий груди на начальных стадиях, что значительно превышает показатели 10-летней давности, составляющие около 80%.
Существует два основных типа маммографов, используемых радиологами:
- аналоговые (пленочные) — рентгеновские лучи проходят через ткани, и изображение передается на пленку. Эти устройства обычно дешевле, но не позволяют редактировать снимки или отправлять их по интернету для консультаций специалистов;
- цифровые маммографы — обеспечивают вывод изображения на монитор компьютера и сохраняют его в виде графического файла. Эти устройства позволяют работать при уменьшенной дозе радиации и обеспечивают быструю передачу снимков врачу, а также позволяют увеличивать проблемную область изображения. Однако четкость изображения может быть несколько ниже, чем у аналоговых снимков.
Диагностика рака молочной железы может осуществляться с использованием различных методов, которые иногда комбинируются с другими техниками. В случаях рака молочной железы врач может использовать следующие виды маммографического исследования:
- с томосинтезом — создает послойное изображение тканей, что позволяет оценивать контуры и производить сравнительный анализ различных проекций;
- проекционная оптическая процедура — используется для выявления злокачественных опухолей, позволяя определять вид клеток благодаря воздействию инфракрасного излучения и предоставляет две проекции снимков;
- с биопсийной приставкой — предназначено для детального исследования изменений образования с возможностью забора клеток для гистологического анализа;
- томографическая оптическая — обеспечивает трехмерное изображение органа, детализируя локализацию опухоли и основные характеристики онкологической патологии;
- люминесцентное исследование — включает использование специальных веществ-маркеров, которые окрашивают патологические структуры, улучшая визуализацию злокачественных образований и метастазов;
- МРТ маммография груди — считается одним из самых информативных методов для диагностики рака молочной железы;
- радиотермометрия — использует свойства микроволн для оценки состояния клеток, анализируя температурные показатели опухолевых тканей. Эта методика может обнаружить рак молочной железы на любых стадиях развития первичного очага.
Хотя маммография не является абсолютно безопасным методом диагностики, современные аппараты обеспечивают минимальное рентгеновское воздействие на организм. Соблюдая правила безопасности и рекомендуемую периодичность обследований, пациенты не подвергают свое здоровье значительному риску, и диагностическая ценность такого анализа крайне высока.
Показания для проведения диагностики
Маммографическое обследование может быть как профилактическим, так и диагностическим мероприятием. Профилактические маммограммы предназначены для выявления патологий на ранних стадиях и рекомендуются всем женщинам старше 40 лет.
Для молодых женщин плановое маммографическое обследование проводится в следующих случаях:
- наличие в семье случаев рака молочной железы, что увеличивает риск заболевания;
- бесплодие;
- обнаружение злокачественных опухолей в матке, яичниках, а также метастазов в легких, лимфатических узлах, костях и других внутренних органах;
- нарушения в работе эндокринной системы.
Единственное противопоказание для маммографии — беременность на любом сроке. Во время грудного вскармливания эту процедуру проводить разрешается, однако ее информативность может быть снижена.
Неотложное диагностическое обследование назначается в следующих случаях:
- выявление образований разной плотности в груди при пальпации;
- кровяные выделения из соска;
- деформация или изменение формы груди;
- болевые ощущения в узлах;
- выраженная асимметрия молочных желез;
- локальные изменения оттенка кожи, ухудшение ее состояния;
- отечность тканей;
- втягивание соска.
Обследование молочных желез с помощью маммографии необходимо проводить также после операций на груди для уточнения состояния рубцовой ткани. Это важно для различения обычного рубцевания и патологических изменений. После удаления злокачественных образований внимательное изучение рубцов на рентгеновских снимках приобретает особенное значение, так как эти зоны могут быть подвержены повышенному риску.
В некоторых случаях рентгенография груди может помочь женщинам справиться с канцерофобией — навязчивым страхом развития онкологических заболеваний. Хотя это состояние само по себе не вызывает образования опухолей, оно серьезно снижает качество жизни.
Рекомендуется проходить маммографию не чаще одного раза в год. В случаях экстренной необходимости количество обследований может быть увеличено до трех в течение года. Если требуется мониторинг состояния чаще, целесообразнее использовать другие методы диагностики рака молочной железы, например, УЗИ.
Прогноз: риск рака молочной железы при различных значениях рейтинга BI-RADS
Наиболее высокий процент профилактических маммографий получает результат 1 или 2 по классификации BI-RADS. В остальных случаях вероятность злокачественности составляет:
- 2% — для категории 3;
- 30% — для категории 4;
- 95% — для категории 5.
В маммологическом центре L7 работают опытные маммологи-онкологи. Диагностика проводится с использованием современного оборудования, что обеспечивает точность обработки результатов на уровне 95%. Чтобы записаться на консультацию к специалисту в клинике L7:
Проблемы интеграции системы в практическую работу
Система BI-RADS отличается универсальностью, специфичностью и гибкостью. Она долго и успешно используется и валидируется в различных странах. Однако внедрение BI-RADS в практику может быть сложным и требует значительных временных затрат и усилий для интеграции в повседневные исследования по сонографии. Кроме того, в данный момент в Беларуси отсутствует единая база данных пациентов с очаговыми образованиями молочной железы, а также результатов их ультразвукового и рентгеновского обследования.
Анализ нормативной базы:
Инструкция по применению от 03.10.2008, регистрационный № 076-0708, описывает ультразвуковые исследования органов брюшной полости, малого таза и других кожи, включая плода и сердца.
Постановление Министерства здравоохранения Республики Беларусь от 19.02.2018 № 17 предписывает клинические протоколы медицинского наблюдения и оказания медицинской помощи женщинам в акушерстве и гинекологии.
Постановление Министерства здравоохранения Республики Беларусь от 12.08.2016 № 96 регулирует порядок проведения диспансеризации.
Анализ документов показывает, что внедрение системы BI-RADS в процесс диагностики и лечения не нарушает действующего законодательства и может быть успешно осуществлено.
Ключевым фактором для успешного интегрирования системы BI-RADS является стремление врачей (гинекологов, радиологов, онкологов) повышать свои знания и навыки. На первой стадии освоения системы врачам нужно уделить особое внимание пациентам. На последующем этапе внедрение системы в сонографическую и рентгеновскую маммографию может стать стимулом для создания единой базы данных пациентов и их заболеваний.
Составление заключения
- Указания для УЗИ (скрининг, диагностика, контрольные исследования).
- Общее описание структуры железы (железистая, жировая, смешанная).
- Наличие объемных образований с их характеристиками, а также асимметрии, нарушений архитектоники, наличия кальцинатов и т. д.
- Сравнение с предыдущими исследованиями.
- Заключение с указанием категории по шкале BI-RADS.
- Рекомендации по дальнейшему наблюдению и лечению.
- Указание на диалог с лечащим врачом по поводу нестандартных находок.
S-Detect Breast™ — это технология для автоматического описания и классификации образований молочной железы, основанная на лексиконе и шкале BI-RADS. Эта технология использует алгоритмы глубокого обучения на базе более 10 000 изображений и данных биопсий молочной железы из референсных клиник. Диагностическая точностьS-Detect Breast™ составляет более 90% и превосходит среднюю точность диагностики опытных специалистов УЗД с более чем 20-летним стажем.
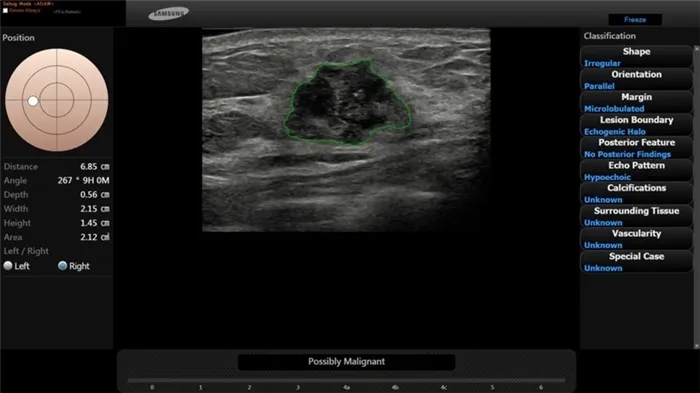
S-Detect Breast™ — ультразвуковая диагностика образований молочной железы у женщин.
Технология S-Detect Breast™ доступна на УЗ-сканерах Samsung Medison экспертного уровня HS70A, WS80A и RS80A.
Иллюстрации к системе BI-RADS
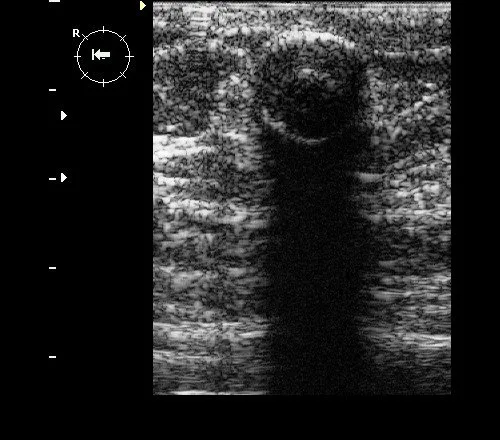
Рис. 1. Фиброаденома с кальцинированной капсулой: округлое гипоэхогенное образование окруженное гиперэхогенным ободком с дистальной акустической тенью.
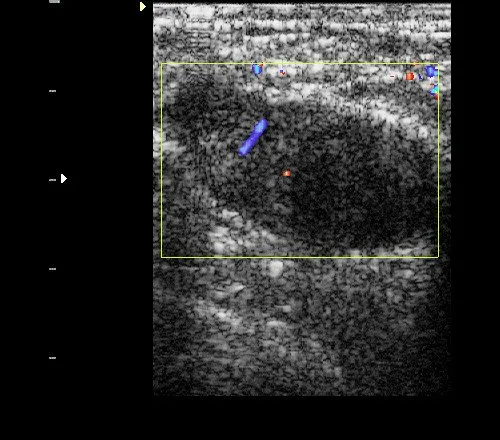
Рис. 2. Фиброаденома: гипоэхогенное овальное горизонтально ориентированное образование с четкими контурами и единичными линейными сосудами при цветном допплеровском картировании (ЦДК).
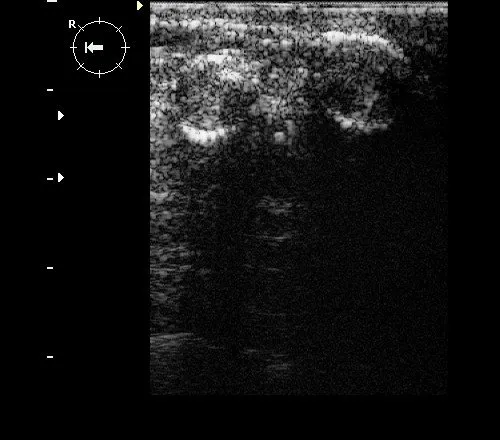
Рис. 3. Фиброаденомы с кальцинированной капсулой: округлые гипоэхогенные образования с гиперэхогенным ободком и дистальной акустической тенью.
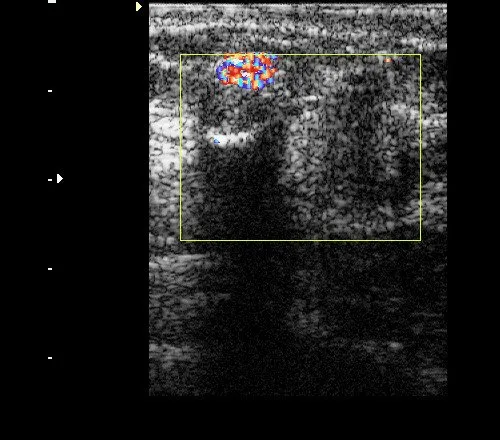
Рис. 4. То же, что на рис. 3: при ЦДК определяется мерцающий артефакт, характерный для кальцинатов.
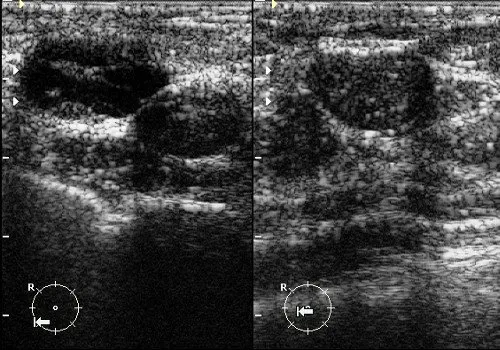
Рис. 5. Фиброаденомы молочной железы: овальные гипоэхогенные неоднородные образования с четкими мелкобугристыми контурами, ориентированными горизонтально.
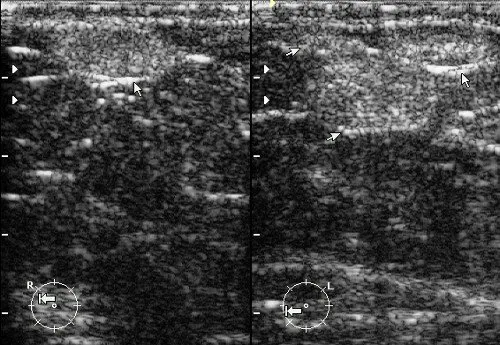
Рис. 6. Липомы молочной железы: овальные образования с повышенной эхогенностью и четкими ровными контурами, ориентированные горизонтально.
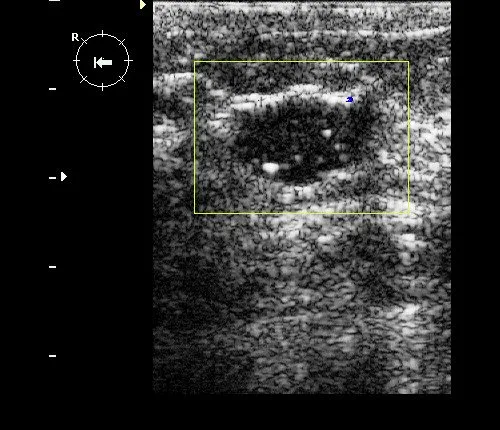
Рис. 7. Осложненная киста молочной железы: овальное гипоэхогенное образование с подвижной эхогенной взвесью и дистальной акустической тенью.
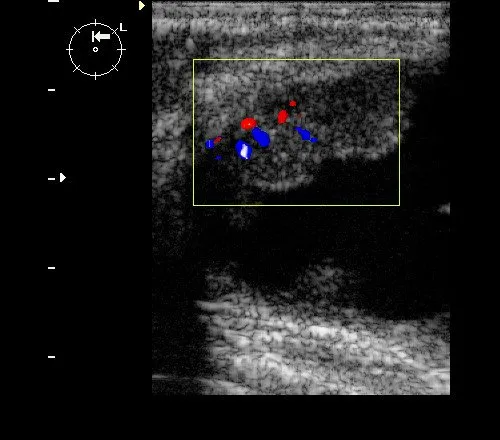
Рис. 8. Папилломы в кисте: овальное анэхогенное образование с эхогенными стеночными образованиями и сосудистыми локусами внутри, наблюдаемыми при ЦДК.
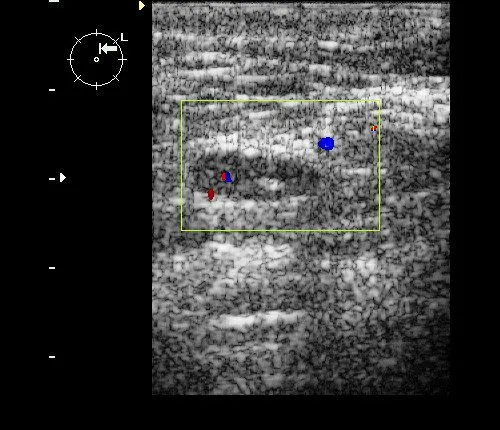
Рис. 9. Интрамаммарный лимфоузел, выявленный при ЦДК.
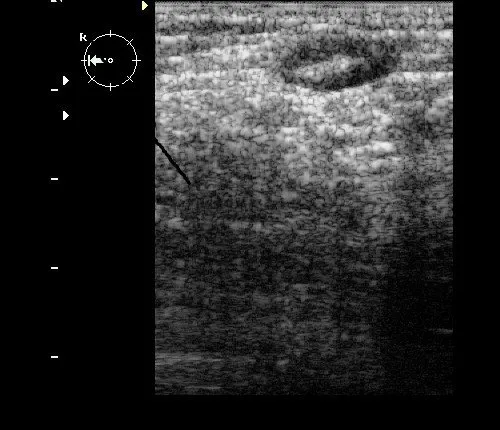
Рис. 10. Интрамаммарный лимфоузел, полученный при ультразвуковом сценировании.
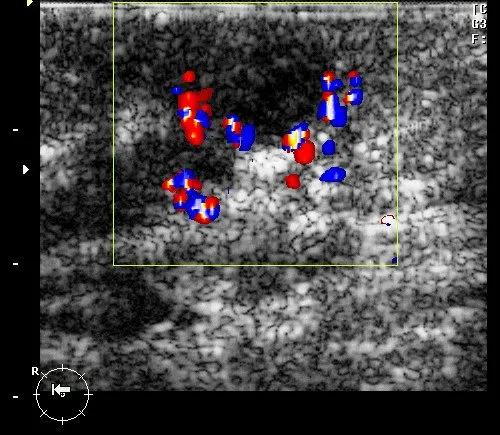
Рис. 11. Острый локальный мастит: гипоэхогенный участок неправильной формы с неровными, нечеткими контурами и локальной гиперемией, отображаемой при ЦДК в виде линейного цветового артефакта.








